Hier vindt u meer informatie over veel voorkomende aandoeningen aan de ogen en mogelijke behandeling ervan.
Droge en vermoeide ogen
Door dagelijks achter een computerscherm te werken kunt u last krijgen van vermoeide ogen. Uw ogen moeten zich (te) veel inspannen om continu de teksten op het scherm te lezen en te scannen. Het werken met het beeldscherm gaat samen met het wijd open houden van de ogen en het verminderen van het oog knipperen.
Op de ogen bevindt zich traanvocht. Dit zorgt voor de bevochtiging van de ogen. Verder beschermt dit vocht het hoornvlies tegen uitdroging, vuil en infecties. Elke 20 tot 30 seconden maken de oogleden een knipperslag. Er komt dan een dun laagje traanvocht vrij dat zich gelijkmatig verdeeld over het oog. Dit traanvocht is nodig om een optimale gezichtsscherpte te krijgen. Dit wil zeggen een glad oppervlak waarop de lichtstralen optimaal worden gebroken.
Let op: in ontspannen toestand knippert u om de 20 seconden met uw ogen. Wanneer u met een computer werkt neemt de knipperfrequentie af tot elke 45 seconden!
Oorzaken
Vermoeide ogen komen voort uit zowel de inrichting van uw werkomgeving als uw persoonlijk computergebruik.
- Belangrijk op uw werk is de verlichting. Door het niet juist plaatsen van het beeldscherm, kan er ongewenst licht van buiten op uw beeldscherm weerkaatsen. Ook lichtbronnen die te dicht bij het beeldscherm staan kunnen uw ogen vermoeien.
- Daarnaast is het van belang om aandacht te besteden aan het warmte- en vochtigheidsklimaat. Een regulier beeldscherm geeft dezelfde warmteproductie als één persoon in een werkvertrek. In bepaalde ruimtes kan dat de ogen aantasten. Denk bijvoorbeeld aan ruimtes waar de airconditioning aanstaat, waar gerookt wordt of waar de centrale verwarming hoog aanstaat.
- Wanneer u lang, zonder onderbreking achter uw beeldscherm werkt, kunnen klachten optreden. Bepaalde spiervezels worden hierdoor namelijk eenzijdig overbelast.
Klachten
Wanneer u last heeft van vermoeide ogen kunnen er diverse klachten optreden. Wanneer u geen actie onderneemt zullen de onderstaande klachten regelmatig terugkeren of zelfs blijvend aanwezig zijn.
Vermoeidheid is een vaak gehoorde klacht. U kunt dit herkennen aan:
- tranende, jeukende of branderige ogen
- stekend gevoel in de ogen, alsof er iets in het oog zit
- zanderig of korrelig gevoel in de ogen
- een drukkend gevoel op de ogen
- lichtgevoeligheid van de ogen
Wat zijn droge ogen?
Droge ogen syndroom is één van de meest voorkomende oogproblemen in het Westen. Hoewel droge ogen tegenwoordig succesvol behandeld kunnen worden, is in de meeste gevallen geen definitieve genezing mogelijk. De behandeling van droge ogen is erop gericht om door een verbetering van de traanfilm de symptomen, die vaak heel storend kunnen zijn, te verminderen.
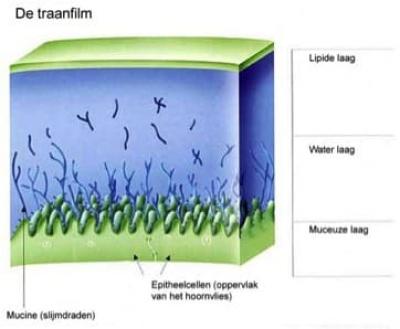
Dit kan op verschillende manieren:
- (intensief) gebruik van verschillende soorten kunsttranen en gels te verkrijgen bij de apotheker zonder voorschrift
- Gebruik van bepaalde voedingssupplementen
- Behandeling van een eventuele onderliggende oorzaak
- Het opstoppen (tijdelijk of definitief) van het traanpunt of traankanaal door middel van een plug
Het is belangrijk om droge ogen goed te behandelen ter voorkoming van schade aan het oogoppervlak en verlies van zicht. Desondanks de vervelende symptomen is het echter niet nodig om hiervoor een dringende afspraak te maken.
Scheelzien en lui oog (amblyopie)
Een amblyoop of lui oog is een oogaandoening waarbij het zicht van één oog verminderd is en (aanvankelijk) niet met een bril of lens kan verbeterd worden. In zeldzame gevallen kunnen beide ogen amblyoop of lui zijn.
Oorzaken
Een lui oog ontstaat voor de leeftijd van 7 jaar als gevolg van :
- een (asymmetrische) refractie-afwijking (meestal verziendheid of astigmatisme)
- een stoornis in de bouw van het oog (bijvoorbeeld aangeboren cataract)
- scheelzien (strabisme)
In al deze gevallen ‘verwerpen' de hersenen het beeld van het slechtere of scheelziende oog, waardoor dit oog lui wordt en de zenuwbanen van dat specifieke oog zich niet ten volle kunnen ontwikkelen.
Behandeling
Bij kinderen ontwikkelt het zicht zich slechts geleidelijk. Pas op de leeftijd van 7-8 jaar hebben kinderen een volledig ontwikkeld zicht.
Daarom is het van groot belang om kinderen voor de leeftijd van 7 jaar te onderzoeken of ze geen lui oog hebben (zeker als een lui oog of scheelzien nog bij andere leden van de familie voorkomt). Is dit het geval dan kan het luie oog gestimuleerd worden om toch beter te leren zien. Dit gebeurt meestal door het dragen van een bril en het afplakken van het goede oog om zo het luie oog te stimuleren in zijn ontwikkeling.
Het afplakken of dragen van een bril is meestal een tijdelijke oplossing. Eens de leeftijd van 7-8 jaar bereikt is, zijn de hersenen volgroeid en kan de behandeling vaak gestopt of afgebouwd worden.
In geval van scheelzien bij een jong kind primeert in eerste instantie het zicht en dus het voorkomen van het lui worden van het scheelziende oog. Eens de leeftijd van het eerste leerjaar bereikt is, en het belang van een rechtstaand oog voor het kind ook een belangrijke sociale impact krijgt, kan door middel van strabismechirurgie de oogstand worden gecorrigeerd.
Diabetes en het oog
Als gevolg van suikerziekte of diabetes mellitus kunnen er beschadigingen ontstaan inwendig in het oog. Zonder onmiddellijk het zicht aan te tasten, kunnen er afwijkingen zijn op het netvlies. We noemen dit diabetische retinopathie. Wanneer deze afwijkingen niet tijdig worden ontdekt en behandeld, kan blindheid het gevolg zijn.
Wat is diabetische retinopathie?
Diabetische retinopathie is een complicatie van suikerziekte waarbij er veranderingen optreden in de bloedvaten van het netvlies. De wand van deze kleine bloedvaten zal veranderen, waardoor lekkage van vocht en bloed optreedt (exsudatieve maculopathie en/of retinopathie). Daaropvolgend kunnen er nieuwe bloedvaten gevormd worden (proliferatieve retinopathie). Deze nieuwe bloedvaatjes zijn erg broos en kunnen gemakkelijk bloedingen geven in het glasvocht binnenin het oog.
Hoe vaak moet men diabetische rethinopathie controleren?
Het risico op diabetische retinopathie stijgt met de tijd dat u suikerziekte heeft. Omdat het mogelijk is dat u al geruime tijd aan suikerziekte lijdt zonder het te weten, is het verstandig om de ogen te laten controleren zodra er suikerziekte werd vastgesteld.
Het algemeen advies is deze controle jaarlijks te herhalen, ook als u geen oogklachten heeft. Er kunnen immers afwijkingen in de ogen optreden die (nog) geen klachten geven op het zicht, maar wel behandeld moeten worden om verdere beschadiging te voorkomen.
Verloop van het onderzoek
Bij het onderzoek door de oogarts wordt de pupil meestal met druppels verwijd zodat het volledige netvlies goed kan worden onderzocht. Deze oogdruppels maken het zicht tijdelijk waziger. Zelf met de auto rijden na dit onderzoek wordt daarom ten stelligste afgeraden.
Als er verdachte afwijkingen worden gevonden, kan het noodzakelijk zijn netvliesfoto's te maken (fluorescentie-angiografie). Hierbij wordt een speciale kleurstof, fluoresceïne, in de arm gespoten. De kleurstof verplaatst zich via de bloedbaan binnen enkele seconden naar de bloedvaten van het netvlies. Met behulp van een digitale camera, uitgerust met speciale filters die de kleurstof doen oplichten, kan de oogarts dan eventuele abnormale of lekkende bloedvaten aantonen. Soms kunt u een beetje misselijk worden wanneer de kleurstof de maag passeert.
Na het onderzoek kleurt de urine en de huid geel gedurende enkele uren.
Er zal ook een OCT (Optische Coherentie Tomografie) worden uitgevoerd. Dit is een soort echografie die gebruikt maakt van lichtgolven in plaats van geluidsgolven zoals bij een klassieke echografie. Met dit onderzoek worden er fijne doorsneden gemaakt doorheen de macula om zo afwijkingen zoals maculair oedeem (vochtopstapeling) of maculaire tractie op te sporen.
Behandeling
Wanneer er afwijkingen op het netvlies worden vastgesteld, kan een laserbehandeling in een groot aantal gevallen een verdere achteruitgang van het zicht stoppen of vertragen. Bij een dergelijke laserbehandeling worden laserstralen op het netvlies gericht. In geval van een diabetische maculopathie (aantasting van de macula) is het mogelijk op deze wijze de lekkende bloedvaten dicht te branden. Een dergelijke laserbehandeling duurt meestal een tiental minuten.
Wanneer er echter nieuwe bloedvaatjes zijn gevormd (proliferatieve diabetische retinopathie), moet vrijwel het hele netvlies met laserstralen worden behandeld. Deze behandeling is veel uitgebreider dan de eerstgenoemde en zal meestal in meerdere keren moeten gebeuren.
Als voorbereiding op een laserbehandeling wordt de pupil opnieuw door middel van druppels verwijd en worden er ook verdovende oogdruppels ingebracht. Na de laserbehandeling is er een tijdelijke verblinding. Het is dus absoluut verboden na dergelijke laserbehandeling zelf met de wagen te rijden.
In het geval van een diabetische maculopathie wordt tegenwoordig, naast laserbehandeling, ook vaak een intravitreale injectie gegeven. Dit is een inspuiting in het oog van een geneesmiddel (corticosteroid of anti-VEGF) dat het maculair oedeem (vochtopstapeling door lekkende bloedvaatjes) zal doen verminderen.
Cataract en nastaar
Cataract of staar is een vertroebeling van de ooglens.
De ooglens bevindt zich achter de iris of het regenboogvlies en zorgt voor een goede focus van de binnenkomende beelden op de retina of het netvlies. Van daar wordt de beeldinformatie via de oogzenuw naar de hersenen gestuurd waar zich het definitieve beeld vormt. Cataract is één van de belangrijkste oorzaken van zichtsverlies bij personen ouder dan 65 jaar.
Behandeling cataract
Een cataractoperatie is een ingreep waarbij de lens wordt verwijderd en vervangen door een kunstlens. Deze ingreep wordt vandaag de dag in de meeste gevallen onder plaatselijke verdoving en in de dagkliniek uitgevoerd. Het is een veilige ingreep die een grote verbetering van het zicht kan geven.
Wat is nastaar?
Nastaar komt voor na een behandeling tegen cataract. Nastaar of secundair cataract is een vertroebeling van de achterzijde van de kapselzak waarin zich de implantlens bevindt. Het is het gevolg van achtergebleven cellen die de achterwand van de kapselzak bedekken. Nastaar komt voor bij ongeveer 15% van de mensen die geopereerd werden voor cataract.
Behandeling nastaar
Nastaar kan optreden enkele maanden tot enkele jaren na de operatie. Als gevolg van de steeds verbeterende operatietechnieken en het steeds verbeterend design van de implantlenzen, daalt het opduiken van nastaar elk jaar.
Nastaar is snel, veilig en pijnloos te behandelen door middel van een Yag-laser capsulotomie. Als voorbereiding op de laserbehandeling wordt de pupil door middel van druppels verwijd en worden er ook verdovende oogdruppels ingebracht. Deze behandeling duurt enkele minuten en wordt ambulant op de raadpleging uitgevoerd. Na de laserbehandeling is er een tijdelijke verblinding. Het is dus absoluut verboden na dergelijke laserbehandeling zelf met de wagen te rijden.
Maculadegeneratie
Leeftijdsgebonden maculaire degeneratie (LMD) is een leeftijdsgebonden aandoening die de macula (het centrale deel van het netvlies verantwoordelijk voor het centrale zicht) aantast. Het is de belangrijkste oorzaak van ernstig zichtsverlies bij mensen ouder dan 55 jaar. Er bestaan 2 vormen van LMD: een droge en een natte vorm.
- De droge vorm is de meest voorkomende vorm (±85% van alle gevallen van LMD). Deze droge LMD kent meestal een tragere evolutie en geeft een minder ernstig zichtsverlies. Een droge LMD kan echter in sommige gevallen omslaan in een natte vorm van LMD.
- Bij natte LMD groeien abnormale bloedvaatjes onder het netvlies ter hoogte van de macula. Deze bloedvaatjes kunnen aanleiding geven tot bloedingen, littekenvorming en permanente schade van het netvlies. Deze natte vorm is meestal snel evolutief en leidt doorgaans tot een ernstig verlies van het centrale zicht.
Risicofactoren
De twee voornaamste risicofactoren om LMD te ontwikkelen zijn de leeftijd (LMD komt pas voor vanaf 50 jaar) en het feit dat één oog reeds is aangetast door LMD (in dat geval is er 43% kans dat ook het andere oog door LMD zal worden aangetast binnen de 5 jaar).
Andere risicofactoren zijn: roken (verhoogt het risico op LMD x 2 à 3), een familiale voorgeschiedenis van LMD of erfelijke voorbeschiktheid, zwaarlijvigheid, een voedingstekort aan bepaalde vitamines en mineralen.
Symptomen
De eerste symptomen van LMD zijn meestal een verminderd leeszicht en een vervorming van rechte lijnen. Er kunnen ook donkere vlekken ontstaan in het midden van het gezichtsveld of een verbleking van de kleuren.
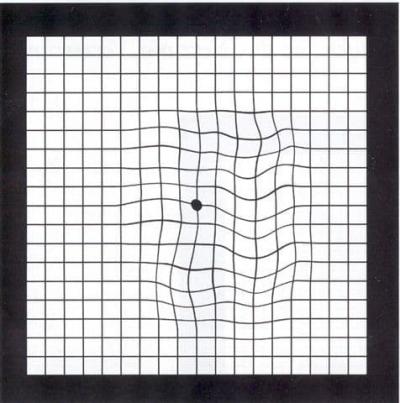
Behandeling
Voor de droge vorm van LMD is er tot op heden geen behandeling mogelijk. Wel worden de patiënten aangeraden te zorgen voor een gezonde en evenwichtige voeding (met voldoende vitamine A,B,C en E en omega-3 vetzuren oa. in vette vis), eventueel aangevuld met een vitamine supplement, speciaal ontwikkeld voor de ogen. Een rookstop wordt desgevallend steeds aangeraden.
Een regelmatige controle bij de oogarts is belangrijk om tijdig een eventuele overgang van een droge naar een natte vorm van LMD te ontdekken.
Voor de natte vorm van LMD zijn er verschillende behandelingen mogelijk: lasertherapie van het netvlies, photodynamische therapie (lasertherapie in combinatie met de intraveneuze inspuiting van een lichtgevoelig medicament) en de intravitreale injectie (injecties in het oog van bepaalde medicamenten zoals bijvoorbeeld anti-VEGF).
Al deze behandelingen hebben tot doel de groei van de abnormale bloedvaten onder het netvlies af te remmen om zo het centrale zicht te stabiliseren of opnieuw te verbeteren. In sommige, eerder zeldzame, gevallen zal een operatie worden voorgesteld waarbij de macula verdraaid wordt (macula rotatie).
Verder onderzoek wordt gedaan naar andere medicijnen om in te spuiten, stamceltransplantaties, genetische manipulatie, combinatiebehandelingen, enzovoort.